Suy tim thường được phát hiện ở tuổi 30 – 40
6 ngày sau mổ tim vá thông liên nhĩ (TLN), em Phạm Thị Ngọc Tân (11 tuổi ở Bắc Ninh) đã hoàn toàn khoẻ mạnh, hết đau ngực và khó thở. Bố em Tân cho biết, trước đây em thường có biểu hiện tức ngực, khó thở. Cách đây 1,5 tháng, em có khám sức khoẻ tại trường phát hiện TLN. Tại Bệnh viện E, em được chẩn đoán: TLN lỗ thứ phát, kích thước lỗ thông lớn 28 – 30mm, có triệu chứng suy tim sung huyết.
Qua hội chẩn các bác sĩ quyết định thử can thiệp bít lỗ thông bằng dụng cụ nhưng do lỗ thông có kích thước lớn, giải phẫu các gờ không thuận lợi, cân nhắc nguy cơ các bác sĩ quyết định dừng can thiệp và chuyển phẫu thuật vá lỗ thông liên nhĩ qua 4 lỗ trocar kích thước < 1cm, tim vẫn đập trong quá trình mổ, hạn chế được nguy cơ suy tim sau mổ, bệnh nhân hồi phục sớm. Sau mổ 3 giờ, em được bỏ thở máy và ra khỏi phòng hồi sức. Hiện sức khoẻ phục hồi tốt, không có biến chứng sau mổ, siêu âm tim kiểm tra lỗ thông được vá kín.
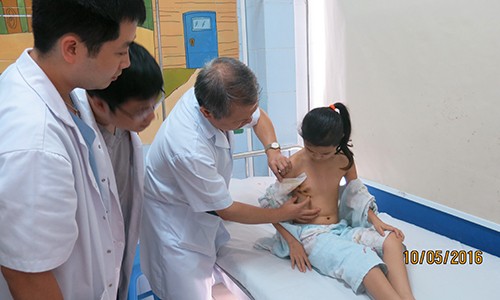 |
| Thăm khám lại cho bệnh nhân sau phẫu thuật nội soi. |
ThS Đặng Quang Huy, Khoa Ngoại tim mạch cho biết, TLN (là một khiếm khuyết của vách liên nhĩ, tạo ra sự thông thương giữa hai buồng tâm nhĩ) là một trong những bệnh tim bẩm sinh hay gặp nhất, chiếm khoảng 25% các bệnh tim bẩm sinh. Bệnh thường diễn biến âm thầm, bệnh nhân thường có triệu chứng (khó thở, suy tim) và được phát hiện bệnh khi đã trưởng thành.
Tại Trung tâm Tim mạch (Bệnh viện E) thường xuyên phải mổ vá lỗ TLN cho bệnh nhân ở độ tuổi 30 – 40, nhưng vẫn có những bệnh nhân TLN là trẻ nhỏ cần phải mổ do lỗ thông lớn, gây suy tim sớm. Bệnh TLN ở các lứa tuổi này, người bệnh thường bị các biến chứng nguy hiểm như viêm phổi, tăng áp lực động mạch phổi và nặng hơn là tình trạng suy tim tiến triển, loạn nhịp tim, tai biến mạch máu não...
Sẹo mổ nhỏ và làm việc lại sau 3 tuần
ThS Đặng Quang Huy cho hay điều trị TLN có 3 biện pháp chủ yếu gồm: Điều trị nội khoa kết hợp theo dõi, bịt lỗ thông bằng phương pháp can thiệp và phương pháp phẫu thuật. Ngày nay khi lỗ thông không bịt được bằng phương pháp can thiệp, bệnh nhân bắt buộc phải phẫu thuật để vá TLN.
Trước đây, để vá TLN phải tiến hành mổ mở, bệnh nhân sẽ phải cưa toàn bộ xương ức với đường mổ dài, từ hõm ức tới mũi ức khoảng 15 – 20cm, bệnh nhân thường đau nhiều sau mổ và có thể gặp các biến chứng: Chảy máu, nhiễm trùng xương ức, sẹo xấu ảnh hưởng tâm lý bệnh nhân sau mổ, thời gian nằm viện, phục hồi sức khoẻ kéo dài từ 15 - 20 ngày và đặc biệt là người bệnh thường bị nguy cơ biến dạng lồng ngực...
Sau đó, để hạn chế các biến chứng, người ta tiến hành mổ tim hở ít xâm lấn với đường mở ngực rộng 6 - 8cm (ở người lớn) và 4 – 6cm (ở trẻ nhỏ) với sự trợ giúp của các phương tiện trong kỹ thuật nội soi. Ưu điểm của phương pháp này ít gây sang chấn cho người bệnh hơn so với mổ mở kinh điển, đỡ đau sau mổ, giảm thiểu hơn nguy cơ nhiễm trùng vết mổ.
ThS Đặng Quang Huy chia sẻ, nội soi toàn bộ tuy khó song hy vọng trong thời gian tới có thể ứng dụng, triển khai rộng rãi để nhiều bệnh nhân hơn nữa được thừa hưởng lợi ích của khoa học kỹ thuật, đặc biệt là những bệnh nhân nữ và trẻ em gái.
Mời quý độc giả xem video Tai biến y khoa (nguồn VTV):
Thúy Nga